На сегодняшний день процессы, вызывающие уплотнение и помутнение капсулы хрусталика уже достаточно давно замечены, диагностированы и изучены специалистами в области болезней глаз — офтальмологами. Методики терапии разнообразны, а лечение вторичной катаракты после замены хрусталика производится несколькими методами для устранения вторичных проявлений катаракты. Сегодняшние медицинские разработки позволяют осуществлять это наиболее эффективными и гуманными из них, что особенно важно после проведения основных операций и массированного курса лечения.

Этиология и причины вторичной катаракты
Прежде всего, интерес к самым различным заболеваниям глаз связан с тем, что это очень важный и наиболее уязвимый орган восприятия человеком окружающей его действительности. В связи с этим вторичная катаракта, которая встречается в последнее время все чаще, является объектом пристального изучения специалистов. Собственно этиология этого заболевания состоит в том, что возникает помутнение хрусталика, которое может возникнуть как после проведенной операции, так и как самостоятельная патология глаза.
Обычно вторичная катаракта является последствием хирургического лечебного вмешательства, при котором сохраняется капсула хрусталика в виде тонкого мешочка, куда производится внедрение интраокулярной линзы. Таким образом, после проведения инструментального вмешательства может достаточно сильно разрастаться прилежащий эпителий, особенно сзади хрусталика, то есть на медиальной поверхности.
Анатомия глаза и особенности хрусталика достаточно уникальны у каждого больного, поэтому в послеоперационном периоде необходимо постоянное наблюдение у специалиста.
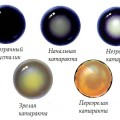
Вторичная катаракта сегодня подразделяется следующим образом:
- стадия первичных помутнений — возникает непосредственно после операций, помутнения неспецифичны, обладают различными размерами и формами. Обязательное лечение вторичной катаракты на данном этапе отсутствует, качество зрения не страдает или ухудшается совершенно незначительно для больного.
- этап вторичных помутнений хрусталика — возникает как сразу после оперативного вмешательства, так и в более поздних периодах. Значительно снижают эффект хирургического лечения.
В большинстве случаев вторичная катаракта является следствием следующих причин:
- врожденная патология, требующая замены глазной линзы;
- изменения возрастного характера;
- наследственная предрасположенность к заболеванию глаз;
- противопоказания к определенным антибиотикам и гормональным препаратам;
- вторичная катаракта как следствие химических или механических травм;
- внутриглазные инфекции или воспаления;
- лечение вторичной катаракты на фоне прочих глазных заболеваний;
- нарушенный обмен веществ, присутствие в анамнезе сахарного диабета и иных хронических заболеваний;
- противопоказания к приему стероидных медикаментов;
- последствия облучения ультрафиолетовыми, СВЧ и другими лучами;
- результаты замены помутневшего хрусталика после пребывания в зоне с повышенного радиационного фона;
- острые и хронические отравления токсинами, злоупотребление курением и алкогольными напитками.
Лечение и послеоперационный период
На сегодняшний день наиболее эффективным и одновременно щадящим методом устранения этого весьма тяжелого заболевания является лазерная дисцизия вторичной катаракты. Собственно методика давно прошла многочисленные клинические испытания и показала отличные результаты. Новый метод был предложен в 1978 г., а уже в 1980 г. медики провели первую лазерную дисцизию. Благодаря почти полному отсутствию побочных явлений и осложнений, она быстро вытеснила имеющуюся у офтальмологов на то время более болезненную и травматичную инвазивную процедуру, нередко с серьезными осложнениями.

Дисцизию назначают в строго определенных ситуациях:
- значительное снижение остроты зрения, что приводит к снижению качества условий жизни;
- устранение проблем с остротой зрения в условиях яркого света и плохого освещения.
Противопоказания к назначению хирургического вмешательства незначительны. Прежде всего, это рубцевание или отечность тканей роговицы, воспалительный процесс радужки, отек сетчатки макулярного типа.
Дисцизия вторичной катаракты осуществляется под местным обезболиванием практически в амбулаторных условиях. В послеоперационном периоде пациенту выписываются глазные капли на основе стероидов, как профилактику воспалительных процессов.
При соблюдении всех нюансов повторные процедуры не назначаются, обычно дисцизия дает отличные результаты уже в первый раз.